Хронический характер развития панкреатической болезни поджелудочной железы представляется длительным рецидивирующим воспалительным процессом, характеризующимся медленным течением патологического изменения ее структуры на клеточном уровне и прогрессированием недостаточности железы на функциональном уровне. В большей степени, поражению хронической формой панкреатита подвержены именно мужчины. Согласно среднестатистическим данным, развитие данной патологии возникает на фоне недолеченного острого панкреатита, а также более чем в 70% развитие хронического панкреатита возникает при чрезмерном употреблении алкогольных напитков. Осложнения хронического панкреатита могут привести к серьезнейшим последствиям, отражающимся на работоспособности не только самой поджелудочной, но и оказать негативное влияние на функционировании и состояние других внутренних органов человека, так или иначе связанных с пораженной железой. В материалах данного обзора подробнее рассмотрим, чем может быть опасно данное заболевание, какие осложнения панкреатита хронической формы могут развиться, как они отражаются на общем самочувствии пациентов, а также основные меры профилактики развития осложнений и наиболее популярные методы лечения хронической формы панкреатической патологии в домашних условиях.
Чем опасен хронический панкреатит
Недолеченный острый деструктивный панкреатит очень часто становится причиной развития хронической формы данного заболевания. В качестве провоцирующего фактора здесь выступает отсутствие должного лечения и нарушение всех рекомендаций от лечащего врача по проведению профилактических мероприятий.
Регулярное воздействие на организм раздражающих факторов способствует активизации процессов замедленного разрушения структуры железы, а также прогрессированию воспаления, ведущего к повторным приступам острого панкреатического заболевания.
Более того, на фоне неспешного прогрессирования воспалительных реакций в железе могут возникнуть такие последствия, как:
- развитие сахарного диабета,
- образование почечной недостаточности, развития пиелонефрита и других патологий почек,
- печеночной недостаточности,
- возникновение гнойных процессов,
- формирование сепсиса,
- непроходимость в кишечнике,
- образование доброкачественной опухоли,
- развитие рака,
- обострение панкреонекротического поражения тканевых структур органа,
- образование тромбоза в селезеночных венозных протоках,
- дальнейшее распространение воспаления, затрагивающего и другие внутренние органы.

При несвоевременном купировании воспалительного процесса при хроническом панкреатите разрушительные процессы будут прогрессировать, что в итоге может стать причиной полного отказа функциональности данного органа, а без панкреатических ферментов осуществление процессов пищеварения становится невозможным, как и дальнейшее поддержание жизни пациента.
Также стоит отметить, что калькулезный панкреатит зачастую переходит в стадию озлокачествления и дальнейшего развития онкологического процесса. Но кроме подобных изменений с физиологической стороны, немаловажную роль играет и психологический фактор.
Постоянное чувство дискомфортного ощущения внутри организма, опасение за дальнейшую жизнь и различные ограничения в питании, и других сферах жизни пациента, становятся причиной развития депрессии и развития апатии ко всему.
К чему приводит хронический панкреатит
Прогрессирующая стадия панкреатической формы поражения поджелудочной железы с хроническим характером может спровоцировать образование инфекционного уплотнения в полости пораженного органа, а также прогрессирования воспаления с гнойным характером проявления в полости панкреатических и желчных протоков. Может быть, образование эрозивного поражения пищевода, язвенного поражения полости желудка и кишечника, а также могут развиться осложнения, сопровождающиеся внутренними кровоизлияниями, непроходимостью 12-ти перстной кишки, возникновение свободных жидких масс в полости живота либо грудной клетки.
В некоторых случаях может развиться образование свищей с выходом в полость брюшины. Развивающийся более года хронический панкреатит может привести к тому, что размеры железы будут изменены до таких параметров, которые будут оказывать интенсивный уровень давления на полость 12-ти перстной кишки, что будет препятствовать прохождению через нее пищи. Разрешить такую ситуацию поможет лишь проведение хирургического вмешательства.
Хроническая форма патологии может стать причиной развития нервно-психических расстройств, проявляющихся нарушением мыслительных процессов, снижением способности к запоминанию и снижением уровня интеллекта.
Рассмотрим, к чему еще приводит хронический панкреатит.
Осложнения
Осложнения хронической формы панкреатического заболевания начинают проявляться не сразу, а по прошествии определенного промежутка времени, среди самых опасных разновидностей осложнений, выделяются следующие патологии:
- развитие механической желтухи,
- прогрессирование панкреатического асцита,
- образование панкреатогенного плеврита,
- желудочно-кишечные кровоизлияния,
- варикозная патология венозных сосудов в пищеводе и полости желудка,
- прогрессирование синдрома Маллори—Вейсса,
- поражение ЖКТ развитием язв с эрозивным характером проявления,
- образование свищей в поджелудочной железе,
- холангит,
- развитие дуоденального стеноза,
- образование гепатопривного синдрома, гепатоцеллюлярной недостаточности и энцефалопатии в печени.
Механическая желтуха
Механический тип желтухи называется патологический процесс, при котором нарушен отток желчи, вырабатываемой печенью по желчевыводящим протокам в полость 12-ти перстной кишки на фоне механических преград.
Непроходимость желчевыводящих путей в основном развивается на фоне патологий билиарной системы органов, что ведет к появлению следующей клиники патологии:
- пожелтение кожных и слизистых покровов, а также склер глаз,
- моча становится более темного оттенка,
- кал обесцвечивается,
- проявляется зуд на коже,
- болевые ощущения в области живота,
- резкая потеря веса,
- повышение температуры тела до субфебрильных границ,
- увеличение размеров печени.
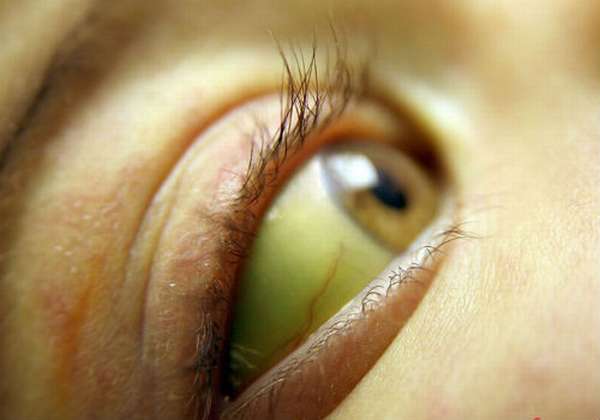
Продолжительность патологии может варьироваться от пары дней до половины года. Лечение патологии проводится преимущественно путем оперативного вмешательства.
Панкреатический асцит
Образование брюшного транссудата при развитии острой либо хронической формы панкреатической патологии, но вот развитие панкреатического асцита является редчайшим заболеванием. Причина развития панкреатического транссудата заключается в сдавливании и одновременном образовании тромбоза в системе воротной вены. Выпот при декомпенсационном развитии цирроза печени и нарастающего проявления портальной формы гипертензивной болезни переходит в развитие настоящего асцита.
В большинстве случаев, развитию асцита подвержены пациенты, у которых уже имеется такая патология, как панкреатическая киста, дренирующая в свободную полость брюшины. В роли провоцирующих факторов здесь могут быть:
- развитие парапанкреатита с одновременным прогрессированием гипертензии в области грудного лимфатического протока,
- выраженный уровень панкреатической недостаточности.
Есть 2 способа развития клинической истории асцита. В первом случае, после возникновения болевого синдрома идет моментальное накопление жидкости в полости брюшины, что обуславливается интенсивностью прогрессирующей стадии панкреонекротического поражения железы и последующим образованием псевдокист, сообщающихся с полостью брюшины. В другом случае, при развитии именно субклинического течения хронической формы панкреатического заболевания происходит постепенное накопление жидкости и развитие асцита.
Диагностирование патологии не предоставляет особых трудностей. Болезнь определяется физикальным методом, а также с помощью ультразвукового исследования и рентгенографии. Зачастую асцит развивается в комбинации с плевральным и перикардиальным выпотом.
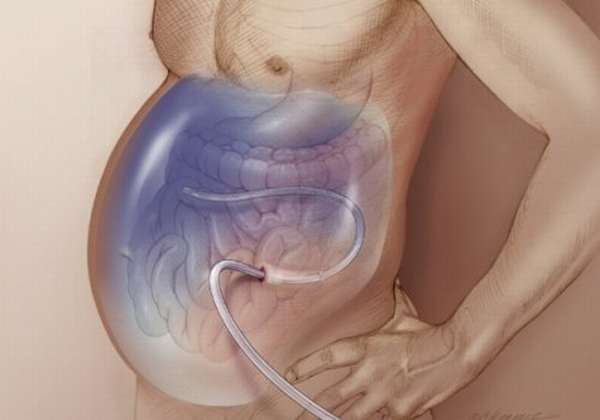
Так как развитие панкреатического асцита у взрослого человека обусловлено именно кистозными поражениями поджелудочной железы, то и лечение данной патологии будет заключаться в применении медикаментозных препаратов и проведении хирургического вмешательства.
Панкреатогенный плеврит
Развивается на фоне перфорации нагноившихся кист в полость плевры. При развитии незначительного выпота диагностировать наличие плеврита при помощи физикального метода не всегда представляется возможным, поэтому для получения более точной клинической картины, проводится рентгенографическое исследование груди. Для определения тактики лечения также проводится плевральная пункция.
Желудочно-кишечные кровотечения
Основные провоцирующие факторы кровоизлияний у больных с развитием хронической формы панкреатита заключаются в следующем:
- образование разрыва кисты на поджелудочной железе с кровоизлиянием в область протоковой системы, а также брюшной либо плевральной полости,
- образование язв с острым эрозивным характером, локализующиеся в верхних отделах ЖКТ,
- прогрессирование синдрома Маллори-Вейсса.
В качестве источника кровоизлияний может выступать варикозное расширение вен в желудке и пищеводе.
Варикозное расширение вен пищевода и желудка
Развитие данного осложнения образуется при сдавливании воротных вен увеличенной во внешних параметрах пораженной головкой железы, пораженной панкреатической патологией, а также растущим кистозным образованием либо в ходе прогрессирования тромбоза.
Наибольшую опасность представляют варикозно-измененные вены, вызывающие профузные реактивные кровоизлияния, основными признаками которых являются:
- отхождение кровавых рвотных масс,
- появление мелены,
- острая стадия постгеморрагической анемии,
- геморрагический шок.

Устранение патологии заключается в проведении консервативного лечения и минимально травматической операции
Синдром Маллори—Вейсса
Данный синдром диагностируется крайне редко и составляется всего 3% от всех случаев с развитием осложнений панкреатической патологии. Охарактеризовывается первичным разрывом слизистых и подслизистых оболочек стенок желудка на фоне дистрофического нарушения подслизистых слоев с развитием варикозного расширения вен, периваскулярным инфильтратом и микронекрозом в полости кардиального отдела желудка.
Устранение болезни заключается в применении противорвотных средств, гемостатической и инфузионно-трансфузионной терапии, реже хирургическое вмешательство. Летальный исход происходит редко.
Эрозивно-язвенные поражения желудочно-кишечного тракта
Образование эрозий и язвенных поражений ЖКТ чаще всего возникает в следующих случаях:
- у пожилых людей,
- при развитии энцефалопатии с печеночной недостаточностью,
- при тяжелой форме гипоксии с поражением легкого и дыхательной легочной недостаточностью,
- при гиповолемии,
- при развитии гепаторального синдрома,
- при панкреатическом перитоните, а также при развитии гнойно-септических процессов в полости поджелудочной железы и пара панкреатической клетчатки,
- при травматизации.
Зачастую рассматриваемое осложнение панкреатического заболевания развивается без проявления каких-либо симптоматических признаков, лишь в редких случаях может проявиться в виде массивного кровоизлияния, отхождением рвотных масс в виде кофейной гущи, а также геморрагическим шоковым состоянием.
Ликвидация патологии должна проводиться комплексно, включая в себя проведение системной гемостатической и местной терапии, а также должны быть назначены гемоблокаторы секреции желудка, цитопротекторы и антиоксидантные препараты.
Свищи поджелудочной железы
Образование свищей преимущественно возникает в области головки, тела либо хвоста поджелудочной. Они могут быть:
- травматические,
- терминальные,
- внутренние и наружные.
Лечение свищей заключается в применении комбинации консервативных методов и проведения хирургической операции.
Воспаление в протоке желчного пузыря
Холангит, или воспаление протоков желчного пузыря является одной из серьезнейших форм осложнений холецистита, характеризующаяся резким ухудшением общего самочувствия пациента.
Симптомы холангитов:
- потрясающие ознобы,
- повышение температуры тела до высоких границ,
- резкий упадок сил,
- сильные боли в области головы,
- интенсивная рвота,
- потеря аппетита,
- увеличение размеров печени и селезенки, сопровождающееся тупыми болями.

Принцип устранения патологии может заключаться в применении современных медикаментозных средств и проведении хирургического вмешательства.
Дуоденальный стеноз
Дуоденальное развитие непроходимости является достаточно редким осложнением панкреатического заболевания, вызванное сдавленностью ДПК увеличившейся головной частью поджелудочной железы при развитии псевдотуморозного панкреатита, крупных очагов кистозного поражения головки и при распространении воспалительного процесса на стенки кишечника.
Проявляется в виде истощающей рвоты, отхождением тухлой отрыжки и другими классическими признаками.
Лечение заключается в коррекции водно-электролитных патологических изменений в организме методом инфузионной терапии.
Если у пациента наблюдается декомпенсационное состояние, то назначается проведение смешанной нутритивной поддержки организма.
Гепатопривный синдром, гепатоцеллюлярная недостаточность и печёночная энцефалопатия
Гепатопривным синдромом называются осложненные течения тяжелых болезней поджелудочной железы, характеризующиеся нарушением белоксинтезирующей функциональности печени.
Гепатоцеллюлярной недостаточностью называется последняя стадия гепатопривного синдрома, сопровождающаяся продолжительным холестазом и билиарным панкреатитом. Основным клиническим проявлением является развитие печеночной энцефалопатии, которая характеризуется, как комплексное нарушение церебральной системы на фоне хронической формы либо острого процесса развития патологического нарушения в печени.
Лечение патологии заключается в соблюдении низкобелковой диеты, применении препаратов слабительного действия, антибиотиков, аминокислот и т.д.
Профилактика и прогноз
Профилактика осложнений заключается в соблюдении следующих аспектов:
- исключение жирной пищи, алкоголя и соблюдение рационализированного сбалансированного диетического рациона питания,
- исключение табакокурения,
- соблюдение водного баланса,
- употребление витаминных комплексов,
- своевременное устранение различных заболеваний в системе органов ЖКТ, сердца, печени и других областях организма.
Необходимо выполнять все рекомендации и настовления лечащего врача, вести здоровый образ жизни и следить за состоянием всего организма, так как еще одной разновидностью осложнений продолжительного течения хронического панкреатита может стать защемление седалищного, либо тройничного нерва, что является крайне неприятной патологией.

Выполнение всех требований лечащего врача и соблюдение диеты дает хорошие показания на благоприятный исход и переход патологии в стадию стойкой ремиссии, что повышает уровень выживаемости при данном заболевании.
Лечение дома во время ремиссии
В домашних условия в период ремиссии рекомендуется использование народных рецептов в виде чаев, отваров и настоев на основе следующих лекарственных трав:
- бессмертник,
- горькая полынь,
- перечная мята,
- календула,
- ромашка и мн. др.
Также эффективно использовать прополис для приготовления настойки и употребления в качестве эффективной поддержки поджелудочной железы.
Как гласят народные изречения, легче устранить больной зуб, ликвидировав его корень, нежели лечить различные осложнения заболеваний органов пищеварительного тракта. Поэтому, чтобы не доводить дело до сугубо тяжелого течения, необходимо выполнять все профилактические мероприятия по поддержки пораженного органа, особенно, если панкреатическому поражению железы подвергся ребенок. Следует полностью исключить из своей жизнедеятельность провоцирующие факторы, в виде стрессов, неправильного питания, повышенной нагрузки и алкоголя.
Список литературы
- Хазанов А.И., Васильев А.П., Спесивцева В.Н. и соавт. Хронический панкреатит, его течение и исходы. М.: Медицина, 2008 г.
- Калинин А.В., Хазанов А.И., Спесивцев В.Н. Хронический панкреатит: этиология, классификация, клиника, диагностика, лечение и профилактика. Методические рекомендации. М. 1999 г.
- Буриев И.М., Вихорев А.В. Опыт применения Сандостатина для профилактики послеоперационных осложнений в хирургии поджелудочной железы. Российский журнал гастроэнтерологии, гепатологии, колопроктологии 1994 г. № 3 стр. 80–84.
- И.В. Маев, А.Н. Казюлин, Ю.А. Кучерявый. Хронический панкреатит. М.: Медицина, 2005 г.
- Лопаткина Т. И. Хронический панкреатит. Новый медицинский журнал. 1997г. № 2, стр. 7–11.