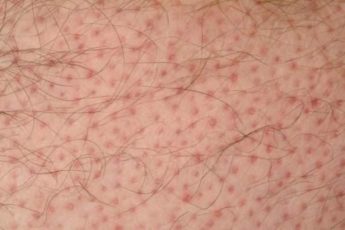
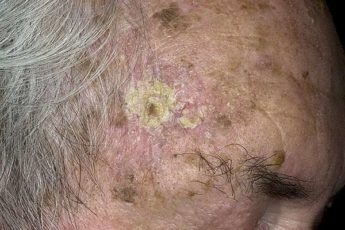
Прыщи могут появиться не только в подростковом, но и во взрослом возрасте. Эти узелки иногда воспаляются и гноятся. Из-за отсутствия знаний, их часто собственноручно выдавливают, рискуя получить шрамы.
Что представляет собой прыщ
Прыщ – это заболевание кожи, которое формируется в результате нарушения функций сальных желез. Их часто называют угрями или акне. Участки локализации – лицо, спина и грудная клетка.
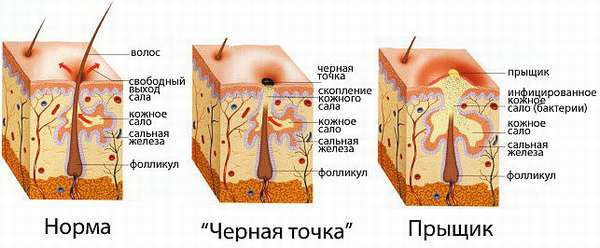
Механизм формирования прыщей
В подростковом возрасте появлению прыщей способствует изменение гормонального баланса (влияние тестостерона). Он оказывает влияние на работу сальных желез, в результате чего они продуцируют избыточное количество себу (кожного сала).
Согласно физиологическими особенностями кожное сало обеспечивает увлажнение и защиту кожи от воздействия внешних раздражителей. Накопление его в избыточном количестве и сочетание с ороговевшими частицами кожного покрова формируют на его поверхности панцирь. Кожное сало продолжает вырабатываться и накапливаться и формирует пробку. Под воздействием кислорода она подвергается процессу окисления и превращается в точку черного цвета (угри).
Внимание! Сальная пробка – благоприятная среда для роста и размножения бактерий, в результате угри превращаются в прыщи.
Причины появления прыщей
Появление прыщей может быть связано с генетической предрасположенностью и жирным типом кожи. Все остальные причины делятся на внутренние и внешние. К эндогенным факторам относят:
- нарушение гормонального баланса,
- заболевания половой системы,
- нарушения работы желудочно-кишечного тракта,
- сильные психоэмоциональные потрясения,
- себорея.
Экзогенные провоцирующие факторы:
- неправильный уход за кожным покровом,
- употребление жирной и вредной пищи,

- прием гормональных контрацептивов или стероидов,
- трение одежды о кожу.
Классификация
В медицинской практике принято разделять прыщи на воспаленные (папулы, пустулы и кисты) и невоспаленные (комедоны). Согласно первому классу выделяют:
- Угри новорожденных. Их формированию способствуют гормоны матери, попавшие в организм ребенка во время внутриутробного развития или родов. Проявляются они в виде белых точек на лице. Эти элементы не требуют лечения и исчезают после нормализации гормонального фона.
- Ювенильные. Диагностируются у детей первых лет жизни. Требуют обязательного обращения к врачу и обследования, так как могут указывать на нарушение функциональной способности надпочечников.
- Юношеские. Формируются во время полового созревания, в возрасте от 12 до 16 лет. Могут проявляться в виде комедонов, папул, пустул и кист.
- Взрослые. Встречаются у женщин перед началом менструального цикла и в период менопаузы и у мужчин старше 40 лет. Провоцирующие факторы – изменение гормонального баланса, болезни эндокринного характера, поликистоз яичников, опухоли надпочечников.
Высыпания могут проявляться инверсной сыпью, воспалением потовых желез промежности и подмышек в виде формирования гнойных узлов.
Причины их появления – ответ на прием стероидных препаратов и анаболиков, их называют бодибилдинг акне. Участки локализации таких образований – шея, зона декольте и плечи. Проявляются узлами, которые исчезают после нормализации гормонального фона (отказа от приема гормональных препаратов).
- Контактные. Такие прыщи проявляются аллергической реакцией в ответ на раздражитель (косметика, средства индивидуального ухода за кожей, солнечные лучи).
- Элементы сыпи механического происхождения, вызванные например, трением кожного покрова об одежду или расчесыванием руками.
Невоспаленные прыщи делятся на:
- Закрытые угри – они формируются на нижних отделах пор. Протоки сальных желез становятся расширенными, и появляется внутренний жировик. При проведении пальпации ощущается уплотнение небольшого размера.
- Открытые – такие прыщи образуются у выхода из пролива пор и имеют вид черных точек.
Их формированию способствуют бактерии, проникнувшие в закупоренный проток. Такие образования делят на:
- папулы – возвышаются над поверхностью кожи, имеют вид гиперемированных шариков без полости и белой головки. Их размеры могут достигать 3 см,
- пустулы – имеют вид гнойника, наполненного гнойным экссудатом с размером до 1 см в диаметре. Формироваться они могут на фоне папулы или самостоятельно.
Стадии прыщей и их характеристика
Академия дерматологии Соединенных Штатов Америки предложила классифицировать прыщи по степени тяжести.
- 1 степень. Она проявляется появлением прыщиков без признаков процесса воспалительного характера. Они могут диагностироваться в любом возрасте.
- 2 степень. Она характеризуется формированием точек черного и красного цвета, а также воспаленных угрей. Количество элементов сыпи не превышает 11, диагностируются они чаще всего в подростковом возрасте и у женщин во время критических дней. Лечение проводится в домашних условиях. При отсутствии эффекта в течение 3 недель понадобится консультация дерматолога.
- 3 степень – проявляется многочисленными гнойными и воспаленными прыщами на коже тела и лица. В данной ситуации понадобится лечение под обязательным контролем врача.
- 4 степень – тяжелая. Наблюдается формирование большого количества элементов сыпи различных размеров и видов. Акне гниют и кровоточат, присутствуют пигментные пятна. Запускать такое состояние нельзя, так как оно представляет серьезную угрозу для здоровья. В данном случае необходимо проведение длительной комбинированной терапии.
Различие прыщей и угрей
Прыщи – это небольшие по размеру воспаленные и гиперемированные бугорки на коже, которые формируются в результате попадания инфекции в забитые сальные железы.
Угри – это воспаление сальных желез, но на начальном этапе развития. Они проявляются в виде точек черного цвета, которые легко можно заметить невооруженным глазом. Их разделяют на два вида:
- черные (комедоны). Локализуются они обычно на поверхности кожи. Появиться комедоны могут вследствие закупорки волосяной луковицы и перекрытия протоков чешуйками кожи и сальным секретом,
- белые (жировики). Они формируются в более глубоких слоях кожного покрова и имеют вид узелков небольшого размера.
Внимание! Прыщи появляются в результате отсутствия лечения черных точек (угрей).
Лечебные мероприятия
Схема лечения зависит от стадии тяжести патологического процесса. Прежде всего, необходимо установить причину появления прыщей. После проведения ряда исследований дерматолог назначает адекватную схему лечения. Обычно она состоит из применения:
- Антибактериальных препаратов, преимущественно тетрациклинового ряда.
- Витаминов А, Е и группы В.
- Контрацептивов – Ярина, Джес. Дозировка и длительность приема определяется индивидуально для каждого случая.
- Зинерит для приготовления раствора с цинком и Эритромицином. Смесь обладает выраженным антибактериальным и подсушивающим эффектом, а также нормализует работу сальных желез. Средство принимают дважды в сутки для смазывания зоны поражения.
- Клиндовит-геля – оказывает выраженный антибактериальный и противовоспалительный эффект. Его используют 2-3 раза в день.
- Ретиноевой кислоты. На ее основе делают кремы Зинерит и Дифферин. Применять препараты рекомендуется один раз в сутки перед сном.
- Салицилового крем-геля.
- Бензоил пероксида, который препятствует размножению патогенной микрофлоры и устраняет жирный блеск. Применяют его два раза в день.
- Серной мази – она способствует регенерации клеток и заживлению прыщей.
Могут назначаться также физиотерапевтические методы лечения, такие как:
- электрофорез,
- микротоки,
- лечение жидким азотом,
- ультрафонофорез.
Для умывания рекомендуется использовать пенку, и проводить эту процедуру – не больше двух раз в сутки. Также желательно делать пилинг, но не чаще 1-2 раз в 7 дней.
Профилактика
Для снижения риска повторного появления прыщей или их формирования рекомендуется:
- Реже умываться, так как это стимулирует усиленное продуцирование кожного сала.
- Избегать использования средств ухода за кожей, изготовленных на основе спирта.
- Соблюдать правила рационального питания.
- Избегать воздействия стрессовых ситуаций.
- Больше времени проводить на свежем воздухе.
- Использовать солнцезащитные кремы.