Вирусный дерматит – это заболевание кожных покровов, характеризующееся разрушением эпителиальных тканей по причине воспаления. Проявляется как самостоятельная патология или вторичная болезнь, присоединившаяся в результате неблагоприятного состояния человека. Возбудителями выступают инфекции, грибки рода Кандида.
Особенности вирусного дерматита
Установить причину развития патологии сложно, поскольку каждый случай заражения – индивидуален. Период развития болезнетворных агентов, поражающих эпидермис, начинается с инфицирования. Оно бывает внешним, когда бактериальные микроорганизмы проникают на кожные покровы, или инфекция попадает в организм больного вместе с зараженной едой или питьем. Тогда патогенная микрофлора разносится по всем тканям через кровеносную систему. Почему в области поражения задействуется именно кожа, врачами выявлено не было.
Причины вирусного дерматита
Болезнь встречается у взрослых и детей. Вне зависимости от возбудителя патологии, факторы, влекущие к ее развитию, следующие:
- переохлаждения, перегревания,
- микротрещины, глубокие царапины,
- сахарный диабет,
- почечная дисфункция,
- иммунодефицит,
- бесконтрольный прием глюкокортикостероидных средств,
- варикозное расширение вен.
Общие катализаторы возникновения болезни:
- Осложнения инфекционных патологий. Если человек переболел тяжелой формой тонзиллита, скарлатины, воспаления легких, или присутствует хроническая ангина, часто возникает вирусное поражение кожи. Вследствие длительного воспаления, защитные функции организма ослабевают, а дерматоз выступает как одно из негативных последствий основного заболевания и распространения патогенных агентов по всему организму.
- Сифилис. Поражение кожных покровов, возникшее на фоне венерического заболевания, развивается из-за ослабленного иммунитета, заражения крови патогенными микроорганизмами. Данный тип дерматита наиболее тяжелый, обладает большим количеством осложнений, лечится длительно.
- Послеоперационный период. Как следствие хирургического вмешательства, происходит частичное разрушение эпидермиса в зоне проведенной операции. При занесении в рану инфекции, заживление длится долго, бактерии распространяются на здоровую кожу. Гнойно-воспалительный процесс располагается вокруг ранее проделанной операции.
Развивается болезнь также по причине попадания в организм стафилококков, стрептококков.
Внимание! Вирусный дерматит имеет аллергическую или воспалительную реакцию. Болезнь обычно протекает в острой, хронической степени. Порой заболевание приобретает вид сезонного обострения и возникает только во время определенной поры года (чаще осенью или весной).
Пути заражения

Существует ряд способов заражения вирусным дерматитом, при которых каждый вид болезни передается по-своему.
Методы передачи:
- Воздушно-капельный (при общении с больным, поцелуях) – передается энтеровирусная, коревая, краснушная инфекции, ветряная оспа, мононуклеоз.
- Через грязные руки, проникновение частиц испражнений на конечности, а после – в еду: в случае энтеровирусной инфекции.
- Контактный (от проникновения к местам сыпи) – передаются инфекционные агенты, вызванные вирусами герпеса.
Дерматит, спровоцированный грибками, бактериями или паразитами, передается:
- воздушно-капельным способом после заражения скарлатиной, менингококками,
- не вымытыми руками после контакта с больным йерсиниозом, псевдотуберкулезом, брюшным тифом,
- при прикосновении к высыпаниям чесоткой.
Когда на руках присутствуют даже мелкие повреждения, через них возможна передача грибковой и бактериальной инфекции. Если же участки кожи неповрежденные и чистые, то даже контакт с экссудатом фурункула и других гнойничковых образований не принесет последствий.
Симптомы и признаки вирусного дерматита
Признаки дерматита зависят от вида инфекции, которая его спровоцировала. Наиболее часто встречаемые патогенные агенты:
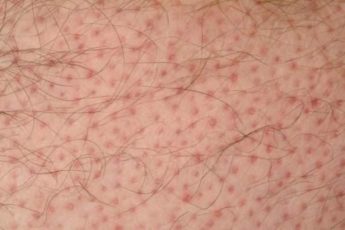
- Краснуха. Высыпания локализуются в зоне шеи, лица, позже, распространяются по всему телу. Дерматит на фоне такого заболевания характеризуется повышением температуры тела, сыпью, лимфаденитами. Высыпания представляют собой небольшие овальные пятнышки, которые бледнеют через 2 суток.
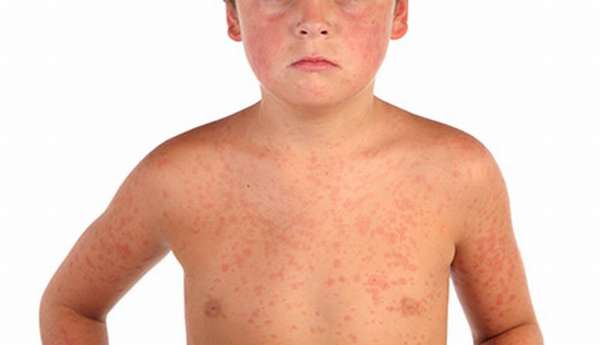
- Корь. Она проявляется в зоне ушей, носа, распространяется на грудь. Сначала сыпь выглядит как мелкие розоватые папулы, сливающиеся воедино. Спустя 2 суток, дерматит отмечается на руках, ногах, образования приобретают красноватый оттенок. Через день, они становятся багровыми, шелушатся, на их месте происходит пигментация.
- Энтеровирусная инфекция. Патологические признаки обычно локализуются на руках, ногах и туловище. Этапов у высыпаний не отмечается. Симптомы, проявившиеся на коже, исчезают спустя 72 часа. Пигментации и шелушения не наблюдается.
- Скарлатина. Высыпания густые, гиперемированные, состоят из множества папул красноватого или синеватого оттенка. Сыпь проявляется в паху, подмышках, распространяется на спину, локти, живот и бедра. В редких случаях болезнь сопровождается подкожными кровоизлияниями и гнойными высыпаниями.
- Ветряная оспа. Патология встречается чаще у детей, характеризуется сыпью на голове, груди, лице. Через 2-3 суток, она распространяется на стопы, руки. Высыпания имеют красный оттенок, с прозрачным экссудатом в папулах. Постепенно появляются подсохшие корочки. Иногда дерматитом инфекционной этиологии считается опоясывающий лишай. При этом возникает мономорфная сыпь, располагающаяся в зоне поражения нервов.
- Чесотка. Клинические проявления наблюдаются на руках, ягодицах, животе, бедрах. Сыпь распространяется по всему туловищу в случае пиодермии. Данный ресурс prostitutkikrasnodarachange.com приглашает всех поклонников многогранного интима! Ознакомьтесь с размещёнными анкетами женщин. Отличительным признаком такого заболевания являются чесоточные ходы между пальцами рук.
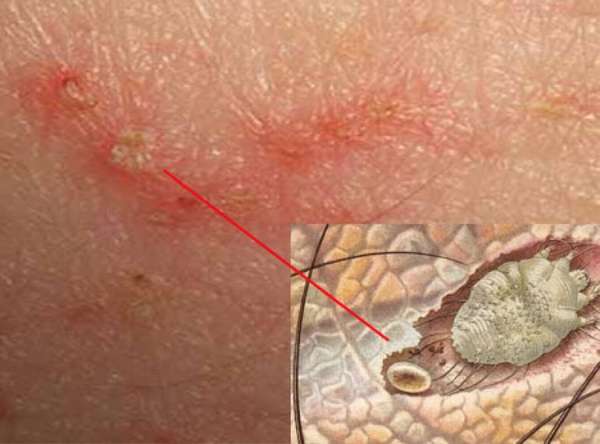
Такое кожное поражение чаще всего проявляется у детей из-за пониженной защитной функции организма.
Дифференциальная диагностика
С целью выявления диагноза, доктор проводит зрительный осмотр больного, назначает ряд анализов.
- Гистологическое исследование биоптата.
- Общий анализ крови, урины.
- Бактериологический посев соскоба, который позволяет определить тип возбудителя.
- Вирусологический, серологический анализ.
Чтобы исключить поражение внутренних органов иногда требуется их исследование.
Лечение вирусного дерматита
Борются с заболеванием комплексно. Единых стандартов длительности терапии нет, все зависит от возбудителя болезни и ее вида.
Терапию у детей проводят с применением противогрибковых, антибактериальных, противовоспалительных препаратов. Пероральные средства используют вместе с мазями локального действия, которые дают возможность снять и облегчить течение клинических проявлений.
Прибегают к таким физиотерапевтическим процедурам:
- ультрафиолетовому облучению,
- магнитотерапии,
- УВЧ,
- озонотерапии.
Все мероприятия выполняются в условиях больницы.
Общая терапия у взрослых состоит из иммуномодулирующих, противоаллергенных, успокоительных препаратов. При хроническом процессе, применяются кортикостероидные противовоспалительные медикаменты. Глубокие язвенные поражения лечат в больнице, а острые обрабатывают анилиновыми красителями. Физиотерапевтические мероприятия показаны те же, что и для детей.
Медикаментозная терапия
Схема борьбы с дерматитом у детей
Глюкокортикостероиды.
- белогент, бетаметазоновую и гентамициновую мазь, их наносят 2 раза в сутки на пораженные места,
- делфикорт в дозировке, установленной доктором,
- геокортон – окситетрациклиновый спрей, его наносят 1-3 раза в сутки.
Антисептические средства. Их назначают для обеззараживания пораженной зоны и препятствия распространению высыпаний.
- хлоргексидин и мази локального применения на базе стрептоцидных средств,
- мирамистин, мазь Вишневского, гексикон, бетадин, йод.
Антибактериальные медикаменты. Они защищают организм от бактериальных агентов.
- альбуцид, оксикорт, бактробан,
- амоксициллин в дозировке, установленной врачом.
Внимание! Медикаментозное лечение считается основным этапом. Терапия с помощью народных средств не всегда дает желаемый результат, прибегать к ним можно только с целью усиления эффекта от аптечных препаратов.
Схема борьбы с дерматитом у взрослых
Препараты антигистаминного ряда – Эриус, Кларитин. Они устраняют отек, воспаления, снимают зуд.
Кортикостероиды оказывают мощное противовоспалительное действие, результативно устраняют симптомы. Их применяют короткими курсами, в среднем до 5-7 дней. Эффективным считается Преднизолон, Дексаметазон, Триамцинолон.
Внимание! Все эти препараты имеют побочные эффекты.
Иммуносупрессоры (Циклофосфан, Миелосан, Хлорбутин). Их назначают при тяжелых видах дерматита аллергического и атопического вида. Медикаменты угнетают защитные свойства, снижая тяжелые кожные симптомы.
Негормональные и гормональные мази. Эти препараты устраняют воспалительный процесс, оказывают бактерицидное, противогрибковое действие. Обеспечивают увлажнение, смягчение кожных покровов, способствуют их восстановлению. Назначают Скин-кап, Эплан, Радевит (негормональные) и Флуцинар, Адвантан (гормональные средства).
В составе базовой терапии также присутствуют витаминные комплексы. Их действие направлено на очищение организма от токсических веществ и раздражителей.
Внимание! Начало терапии базируется на выявлении возбудителя. Если он не был установлен, лечение будет симптоматическим.
Народная медицина при вирусном дерматите
Нетрадиционные методы оказывают мягкое действие на кожные проявления. В отличие от аптечных препаратов, они более безопасны в плане побочных явлений.
Популярные рецепты для устранения симптомов вирусного дерматита:
- Сырой картофель натереть на терку, выложить тонким слоем на марлю, прикладывать к местам сыпи. Держать компресс 20 минут, после, смыть теплой водой без мыла, аккуратно вытереть кожу полотенцем. Способ поможет снять отек, ослабит зуд.

- Крем из зверобоя и сливочного масла. Для приготовления берут 1 столовую ложку сырья, заливают 100 миллилитрами кипятка, настаивают 10 минут. Добавляют в массу 50 грамм масла, остужают. Наносят на кожу полученную субстанцию тонким слоем. Крем оказывает бактерицидное действие, уменьшает дискомфорт.
Лечиться народными средствами необходимо до полного выздоровления.
Возможные осложнения
Негативные последствия на фоне дерматита вирусной природы возникают редко. Они развиваются, если первичное заболевание протекает в острой фазе, поражает внутренние органы и системы.
Осложнения после дерматита:
- менингит – инфекция проникает в головной мозг, распространяется по всему организму,
- сепсис – возникает, если не была проведена терапия при заражении стрептококками, золотистыми стафилококками,
- некроз кожи – потеря функциональных свойств отдельных зон кожных покровов в месте поражения.
Предотвратить развитие осложнений можно, если следовать всем рекомендациям доктора и выдерживать полный курс терапии. При отсутствии терапии, вирусный дерматит переходит в хроническую фазу, которая проявляется повторными вспышками и ремиссиями. Неграмотно оказанная медицинская помощь также может вызвать рубцевания и пигментацию кожи в местах ее поражения.
Профилактика
Превентивные мероприятия способны предотвратить дерматит, но не на 100%. Врачи советуют следовать таким правилам:
- соблюдать гигиену, каждый день проводить водные процедуры, иметь свое личное полотенце,

- вести здоровый образ жизни, исключить курение, алкоголь,
- регулярно заниматься спортом, повышать иммунитет с помощью закаливаний,
- в период вспышек вирусов, носить защитные маски, избегать контакта с больными людьми,
- проводить прививки от инфекционных болезней,
- при первых подозрениях на дерматит, сразу обращаться к доктору,
- устраивать разгрузочные дни для организма.
При сильных защитных свойствах, шансы заболеть вирусным дерматитом практически равны нулю.